間質性肺炎(IP)
概要
私たちが呼吸をする時、空気はまず鼻から入り、のど、気管、そして左右に分かれる気管支を通って、肺に入ります。これらの、呼吸に関わる器官をまとめて「呼吸器」と呼びます。
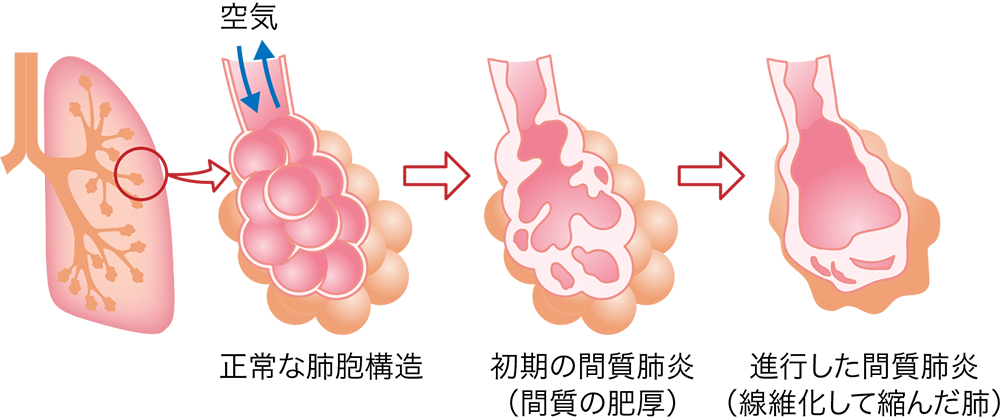
気管支は肺に入ると、細かく枝分かれしていき、最終的には末端の「肺胞」と呼ばれる小さな袋に至ります。肺は、たくさんの肺胞が集まったぶどうの房のような構造になっており、肺胞には毛細血管が張り巡らされており、運び込まれた空気の中から酸素を取り出して血液に与え、代わりに血液の中にたまった二酸化炭素を取り出して外に出す重要な働き(ガス交換)をしています。
ちなみにこの肺胞のまわりの薄い壁のことを「間質」と呼びます。間質性肺炎(かんしつせいはいえん、interstitial pneumonia
(IP)は、さまざまな原因からこの薄い肺胞の壁に炎症や損傷がおこり、壁が厚く硬くなり(線維化)、ガス交換がうまくできなくなる病気です。主に細菌などが原因となっておこる「感染症による肺炎」とは異なります。
肺の線維化
肺が線維化することで、いわば「肺が硬くなる」状態を「肺コンプライアンスの低下」と言います。肺の支持組織が炎症を起こして肥厚(厚くなる)することで、肺の膨張・収縮が妨げられ、肺活量が低下し、空気の交換速度も遅くなります。また、肺胞の壁(間質)が肥厚により毛細血管と肺胞が引き離されます。その結果、血管と肺胞の間でのガス交換(拡散)効率が低下し、特に酸素の拡散が強く妨げられます。
特徴的な症状としては、安静時には感じない呼吸困難感が、坂道や階段、平地歩行中や入浴・排便などの日常生活の動作の中で感じるようになります(労作時呼吸困難)。季節に関係なく痰を伴わない空咳(乾性咳嗽)で悩まされることもあります。長年かけて次第に進行してくるので自覚症状が出るころには病状が進行していることもあります。また、風邪様症状の後、急激に呼吸困難が出現し病院に救急受診することもあり、「急性増悪」と呼ばれています。
原因・分類
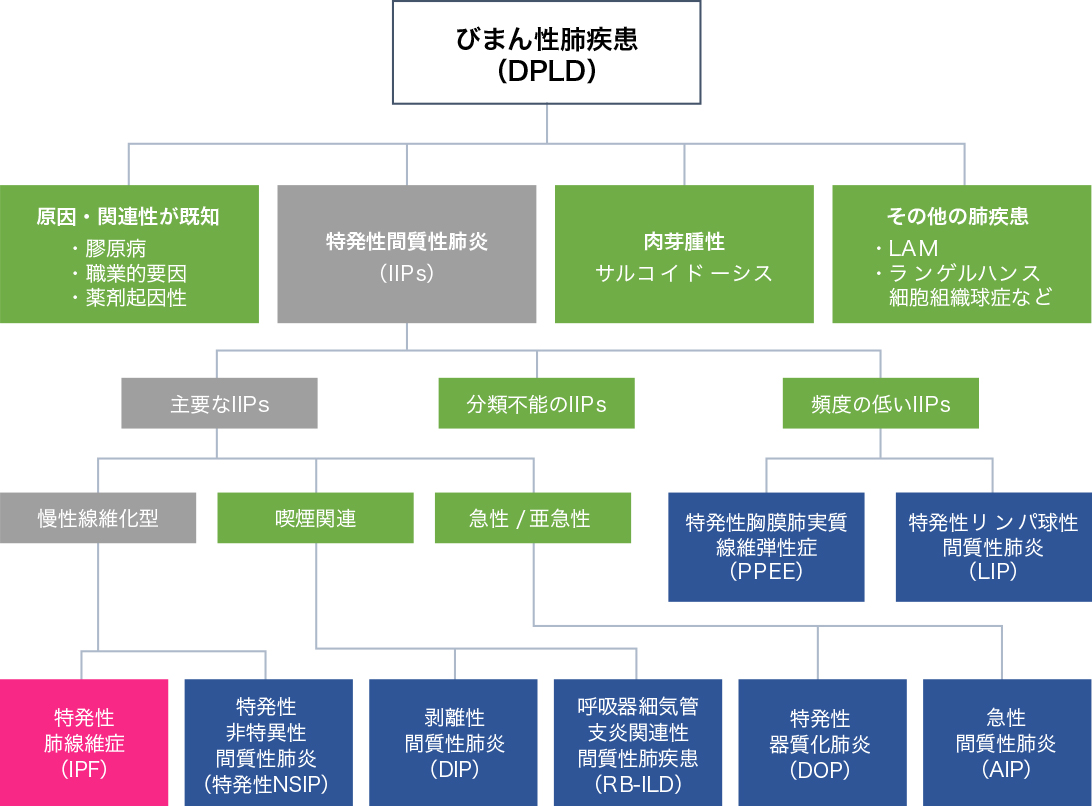
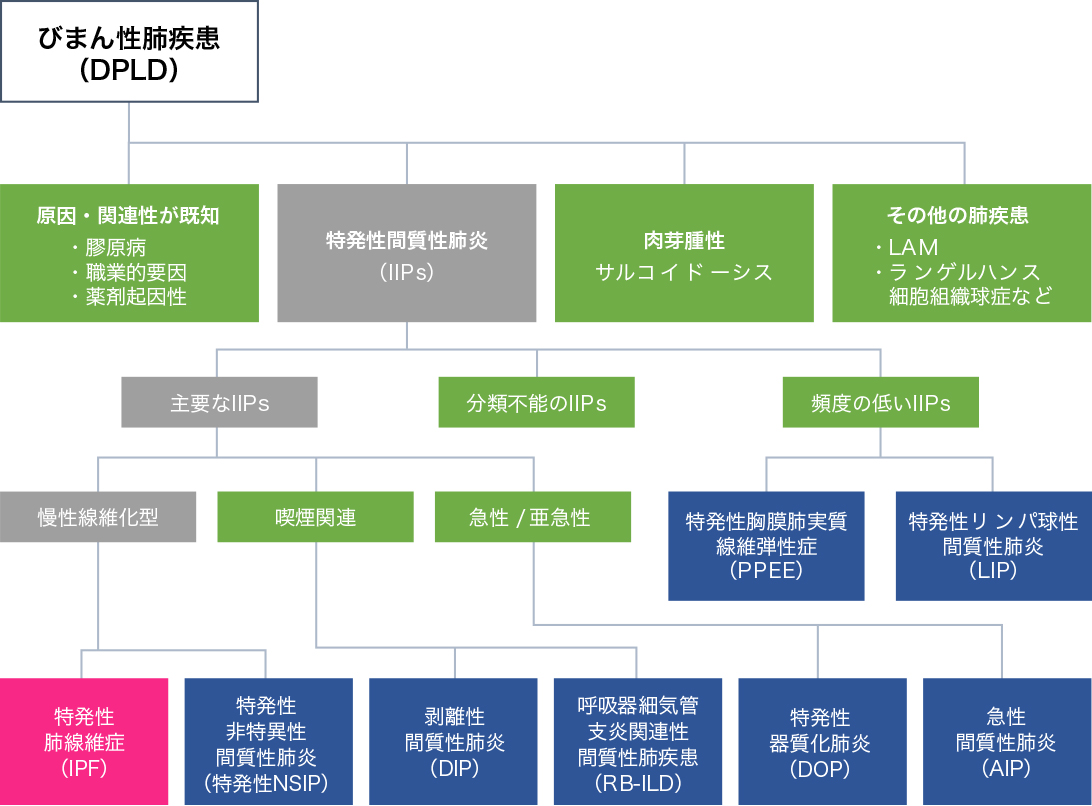
間質性肺炎の原因には、関節リウマチや多発性皮膚筋炎などの膠原病(自己免疫疾患)、職業上や生活上での粉塵(ほこり)やカビ・ペットの毛・羽毛などの慢性的な吸入(じん肺や慢性過敏性肺炎)、病院で処方される薬剤・漢方薬・サプリメントなどの健康食品(薬剤性肺炎)、特殊な感染症など様々あることが知られていますが、原因を特定できない間質性肺炎を「特発性間質性肺炎(idiopathic interstitial pneumonia;IIPs)」といいます。IIPsは主要な6つの病型、稀な2つの病型および分類不能型に分類されます。
← 横スクロールでご覧ください →
疫学
IIPsのなかでは特発性肺線維症(IPF)が80~90%と最も多く、次いで特発性非特異性間質性肺炎が5~10%、特発性器質化肺炎が1~2%程度です。日本におけるIPFの調査では、発症率が10万人対2.23人、有病率が10万人対10.0人とされています。IPFは50歳以上の男性に多く、ほとんどが喫煙者であることから、喫煙が「危険因子」であると考えられています。
Q&A 肺炎にはどんな種類があるの?
「肺炎」と一口に言っても実は様々な種類があり、また、その種類によって症状や治療法も様々に分かれています。
肺炎はその名の通り肺のどこかが炎症を起こしている病気ですが、肺炎の種類はその炎症の原因になった病原微生物の種類によって分かれていたり、感染を起こしている肺の組織の種類によって分かれたりしています。
原因となった病原微生物の種類としては大まかに「細菌性」「ウイルス性」「非定型」などに分類されており、細菌性の場合は湿った咳と共に痰が絡む、ウイルス性の場合は高熱や倦怠感を伴う、非定型の場合は乾いた咳がずっと続く、といった症状の違いが見られます。
感染を起こしている組織の違いとしては肺胞そのものが炎症を起こしているものや、肺胞の周りの間質が炎症を起こしている間質性肺炎などがあります。
「肺炎」と一口に言うと風邪の延長線上にあるような病気、という印象になりがちですが、実は原因や発生場所によってさまざまに分かれており、中には急激に病状が悪化し、命にかかわる場合もあります。
体に異常を感じた場合、まず病院へ受診して頂くのが一番ですが、受診の際に「今どんな症状なのか」「体にどのような異変があるか」を詳しく医師に伝えていただく事で、適切な治療につながり、それだけ早く肺炎を治すことに繋がります。
症状
間質性肺炎が存在していても、はじめは多くが無症状です。空咳(痰のない咳)や、運動時(あるいは坂道や階段で)の息切れで気付かれます。進行すると少しの動作でも息切れを感じるようになります。
身体所見
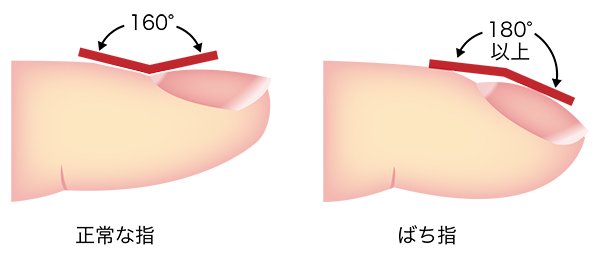
診察上特徴的なのは胸部の聴診音で、マジックテープをはがす音に似たようなパリパリとか、パチパチというような音が聞かれます。これは髪の毛を摘んで捻じる音に似ているため捻髪音(fine crackle)と呼ばれたりしています。また、指の先が太鼓のバチのように太くなる(ばち指)が見られることがあります。
臨床検査
単純X線撮影(レントゲン)および胸部CT(高分解能CT:HRCT)では、すりガラス様陰影(ground-glass opacity:GGO)と呼ばれる陰影が特徴的に見られます。さらに進行すると線維化を反映して、ハチの巣のように見える蜂巣状を呈するようになっていきます。これを蜂巣肺(ほうそうはい)と呼びます。
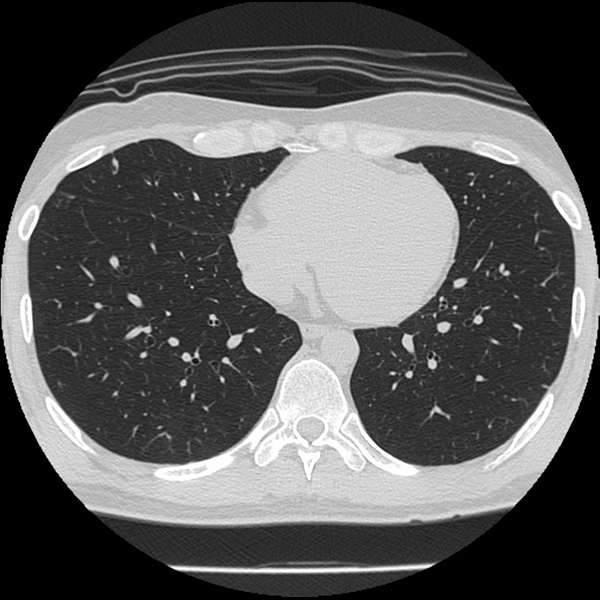
正常肺
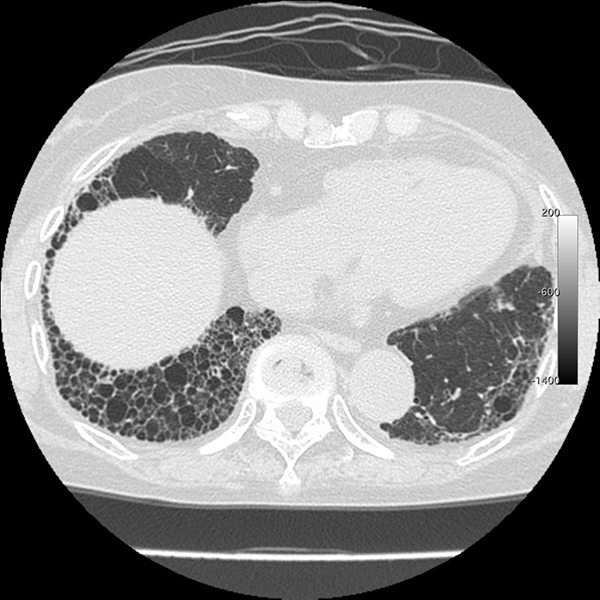
IPFの肺
血液検査では、KL-6、SP-D、SP-A、LDHという採血項目で上昇が見られます。
肺機能検査(スパイロメトリー)では、『息を吸って吸って、吐いて~』と掛け声をかけられ行う検査を行います。特発性間質性肺炎(IIPs)では一般的に拘束性肺障害(肺活量の低下・全肺気量の低下)が認められます。また、肺拡散能(DLco)の低下を認めます。
その他の検査
気管支鏡検査とは、息の通り道(気管や気管支)へ細い内視鏡カメラを挿入します。気管支鏡検査では、気管支肺胞洗浄(Bronchoalveolar
lavage:BAL)と経気管支肺生検(transbronchial lung
biopsy:TBLB)があります。BALでは確定診断には至りませんが、補助的診断としてニューモシスチス肺炎、結核、サイトメガロウイルス肺炎等の感染症の除外や肺胞蛋白症、肺
Langerhans 細胞組織球症などの診断には有用です。また、間質性肺炎の鑑別では、BAL
液中のリンパ球増多の有無が大きなポイントになります。当院ではこれらに加えて、クライオバイオプシーを用いた肺生検を行っております。クライオバイオプシーは経気管支的に窒素または炭酸ガスをプローベ内に循環させ、より大きな組織を凍結して採取してくる新しい技術です。
また、典型的な特発性肺線維症(IPF)の特徴を満たさない場合は、確定診断のために外科的肺生検(surgecal lung biopsy:SBL
)という手術も必要になる場合があります。外科的肺生検では、手術で肺の一部を切り出して、顕微鏡で観察します。開胸より侵襲の少ない胸腔鏡下肺生検(VATS)が選択されることが多いです。
Q&A 気管支鏡検査のメリット・デメリットはなんですか?
気管支鏡検査とは、細いカメラを気管支~肺まで入れ、気管支内部の様子を医師が肉眼で確認するという検査です。
まずデメリットからお話ししますが、検査自体が比較的苦しい場合があります。麻酔などは部分的に行いますが、気管に管を入れるため、咳が出たり息苦しさを感じたりする場合があります。ただし、カメラの細さは気管支よりも細いため、窒息してしまうことはありません。
また、合併症の発生の可能性があります。カメラを見ながら肺の組織を採取する際、少量ながら出血したり、軽度の気胸を起こしたりする場合が稀にあります。しかし、ほんの少しの組織しか採取しないため、重度の傷に至ることはほとんどありません。
次にメリットですが、気管支鏡検査によって病気の正確な状態を確実に知ることができます。レントゲンやCT撮影では体の上から肺の状態を見ているので詳細な状態はわかりません。しかし、実際に組織を観察することで、肺や気管支がどのような状況にあり、どの程度まで病気が進行しているのかなど、様々なことがわかり、治療への大きな指標となります。
検査を行う際は事前に医師から詳細な説明がありますが、不安な点があればいつでも医師にご相談ください。
治療
主要な特発性間質性肺炎に含まれる6つの疾患で治療法は異なります。特発性肺線維症以外の場合には、通常確定診断がついた時点から治療を開始します。多くの場合ステロイドを中心とした抗炎症・免疫抑制療法がよく効いて、肺の陰影を含めて呼吸病態が改善します。
特発性肺線維症の場合、息切れなどの自覚症状がほとんどない患者さまは、喫煙者であればすぐ禁煙し、病態進行の程度を数ヶ月観察します。胸部画像や肺機能、6分間の歩行試験などの検査結果を総合的に判断し、病気の進行を認めるようであれば、病勢に応じて段階的な治療を行います。咳を抑える薬剤や痰を出しやすくする薬剤による対症療法も日常生活を改善することがありますが、間質性肺炎本体の治療ではありません。
2008年には、抗線維化薬としてピルフェニドン(商品名:ピレスパ®)が特発性肺線維症(IPF)に承認されました。また、2015年には、抗線維化薬としてニンテダニブ(商品名:オフェブ®)がIPFに対して発売されました。ニンテダニブは、肺の線維化に関わる「受容体」を狙い撃ちする新しい分子標的治療薬です。
病気が進行し呼吸で酸素を十分取り組めない場合には、在宅酸素療法といって日常生活で酸素を吸入する治療法が行われ、必要であれば呼吸リハビリテーションも行われます。
さらに肺病変の影響で心臓の負担が増加している場合(肺高血圧)にはその治療もあわせて行います。
また、若いながら呼吸機能の改善が期待できない場合には、一定の厳しい基準を満たすことを確認されたうえで、肺移植の手術の適応も検討されます。
予後
特発性肺線維症(IPF)は一般的には徐々に肺の線維化が進行していく病気で、平均生存期間は欧米の報告では診断確定から28~52ヶ月、わが国の報告では初診時から61~69ヶ月とされていますが、病状の経過は患者さまによって様々です。患者さまごとにその差は大きく、経過の予測は困難です。また、風邪やインフルエンザ、肺がんの手術や外科的生検、気管支鏡検査などをきっかけに急速に呼吸困難となる急性増悪が経過を悪化させることがあります。初回急性増悪での死亡率約80%、改善例でも平均6ヶ月で死亡するというデータもあります。
そのほかの非特異性間質性肺炎や器質化肺炎は一般に治療に良く反応しますが、中には軽快と増悪を繰り返し、徐々に悪化していく場合もあります。また、発症当初は特発性間質性肺炎と診断されても、しばらくしてから膠原病などの原因疾患が明らかになり、原因疾患に対する治療法で間質性肺炎が軽快することもあります。
喫煙歴のある間質性肺炎の患者さま、特に肺気腫を合併した肺線維症の患者さまには肺がんができやすいといわれています。間質性肺炎の病状が安定していても定期的な検査を受けることが必要です。
ケア
日常生活においては、禁煙とともに過労・睡眠不足など身体に対する負担を減らすような生活を心がける必要があります。また、過食や体重増加は呼吸困難を増強させる可能性があり注意が必要です。しかし、病気が進行すると呼吸困難から食欲が減少し、体重減少につながることから、バランスのとれた適切な栄養摂取も大切になります。
また、ステロイド治療に伴い、血糖値の上昇や免疫抑制をもたらすため、血糖のコントロール、感染予防が必要です。また、その他の副作用として、骨粗しょう症、消化性潰瘍、満月様顔貌(ムーンフェイス)に注意が必要です。
抗線維化薬(ピレスパ®)の副作用には、光線過敏症、消化器症状などがあります。帽子や日傘の使用、日焼け止めクリームの塗布、長時間の外出や皮膚露出を控える。屋内でも遮光するなど、気を付ける必要があります。吐き気や食欲不振などの症状が強い場合は、抗線維化薬の減量や制吐剤(吐き気止め)の併用も考慮します。
IPFでは、労作時の低酸素血症が著明となります。安静時と労作時のSpO2や呼吸数、脈拍数など症状を考慮しながら酸素投与量が決定します。よく主治医と相談しながら適切な酸素量を吸入しましょう。
IPFが急性増悪するとそのまま終末期を迎える確率が高くなります。急性増悪したときにどのような治療望むか、病状が安定している時期に、家族や医療者とよく相談しておくことが必要です。